Симптомы и лечение у человека висцерального и кожного лейшманиоза
Висцеральный и кожный лейшманиоз у человека – это одни из представителей большой группы лейшманиозов, каждый из которых имеет собственные симптомы и лечение, соответственно, тоже. Лейшманиозы в целом – это группа болезней с трансмиссивным типом развития, имеющие наибольшее распространение в зонах с тропическим и субтропическим климатом.
Свое название заболевания этого типа получили благодаря деятельности Уильяма Буга Лейшмана, офицера британской армии, медика, изучавшего специфические тропические заболевания и сделавшего ряд открытий, как в отношении паразитов-возбудителей, так и вопросах борьбы с ними.
Описание

Висцеральный и кожный лейшманиозы – два основных заболевания в рамках этой группы тропических патологий. Главное отличие между ними в разном типе патогенного поражения организма человека и, конечно, же в различных возбудителях.
Заглавный код для этой группы заболеваний в классификации МКБ 10 — B55. Конечно же, у каждого известного медикам вида патогенеза есть отдельная кодировка, отличающаяся от основной дополнительной нумерацией.
Висцеральный
При висцеральном типе заболевания происходит поражение органов РЭС, то есть ретикуло-эндотелиальной системы. Термином РЭС называют внутритканевые клетки-макрофаги, то есть те клетки в организме, которые наделены способностью захватывать и переваривать бактерии, чужеродные соединения токсичных веществ и иной биологический мусор.
При нормальном функционировании систем организма количество макрофагов поддерживается на необходимом уровне за счет местных биохимических процессов. При массовой либо частичной гибели клеток, или же в случае каких-либо сбоев в работе человеческого организма, количество макрофагов восстанавливается за счет работы костного мозга, что приводит к замедлению ряда иных процессов, происходящих внутри человеческого тела.
В этом и заключается наибольшая опасность висцеральной формы патогенеза. При этой разновидности заболевания макрофаги погибают и те, клетки, которые занимают их место – тоже подвергаются атрофии. То есть у костного мозга, как и у остальных важных систем жизнедеятельности, появляется только один единственный приоритет – восстановление клеточных функций РЭС или же, клеток Мечникова, как их принято называть в нашей стране.
Из-за этого приоритета полностью или частично приостанавливаются иные процессы внутри организма. Благодаря этому, в ходе развития патогенеза, происходит истощение организма, приводящее к ряду осложнений, вплоть до отказа каких-либо органов или же систем жизнедеятельности.
По своему течению в организме человека и оказываемому патогенному влиянию, висцеральная форма заболевания более всего схожа с развитием СПИДа. Они практически одинаково подавляют защитные клетки, разрушают их, однако лейшманиоз более примитивен и поддается как лечению, так профилактике при помощи введения вакцин, то есть при использовании прививок.
Однако прививки против этого заболевания – методика крайне спорная. О создании успешно предотвращающих развитие патогенеза вакцин в разные годы заявляли ученые различных стран. Последнее официальное заявление было сделано в 2017 году бразильскими паразитологами. Но, к сожалению, вакцины не дают полной безопасности. То есть они проявляют избирательность.
Из 10 человек с прививками, 9 останутся здоровы, но один – заболевает. Прививки же, вакцинами 90х годов вызывали волну смертности на Ближнем Востоке и в Индии. По этой причине был свернут индийский корпус Красного Креста.
Кроме этой особенности, обусловленной личными нюансами восприятия прививок организмом человека, есть и еще один минус в вакцинации. Как бы это ни было парадоксально, но возбудитель заболевания со временем начинает проявлять устойчивость к препаратам. Сами же возбудители лейшманиозов находятся в стадии изучения с конца позапрошлого столетия.
Такой долгий срок обусловлен вовсе не тем, что паразитологи плохо работают, а развитием технической лабораторной базы. То есть появляющееся новое оборудование позволяет открывать в возбудителе новые нюансы, имеющие значение для борьбы с ним.
Второе, а если следовать хронологии, то первое наименование висцеральной формы заболевания, звучит так — «кала-азар». Эта патология часто упоминается на страницах не только британских медицинских журналов конца позапрошлого и начала прошлого столетия, но и в многочисленных описаниях натуралистов и в приключенческих романах о поисках сокровищ. К примеру, упоминание кала-азара есть в повести «Сокровища Агры» Артура Конан-Дойла.
Кожный
Кожный лейшманиоз — условное название для целого ряда разновидностей тропических патогенезов, при которых поражаются слои эпителия и подкожные ткани организма человека. Разделяется эта патология на разновидности в зависимости от:
- Места локализации.
- Типа поражения организма.
- Возраста и состояния заболевшего человека.
- Специфики видимых проявлений.
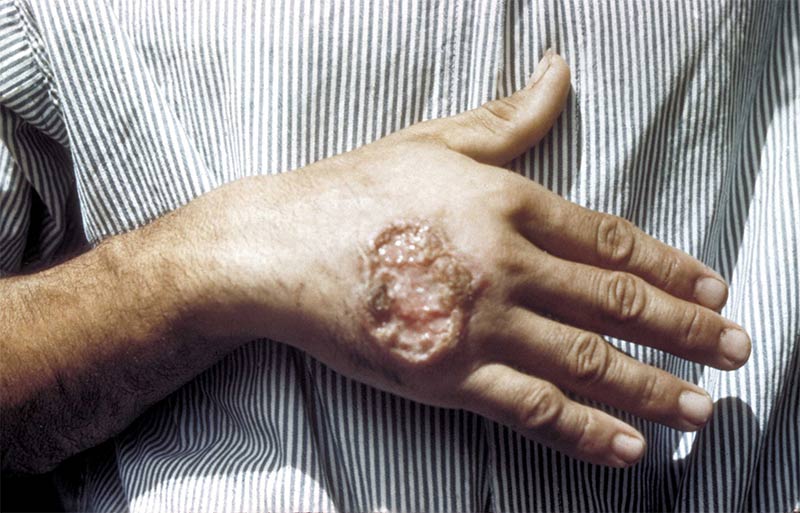
Лишь в конце прошлого столетия паразитологам США далось выяснить принадлежность данных патогенезов к лейшманиозам и определить наличие возбудителя. До этого было принято считать, что каучуковые язвы передаются от человека к человеку, а не вызываются внешними факторами.
Однако продвинувшись в исследовании самого заболевания, ученые не открыли новых способов борьбы с ним. Основное лекарство от всех разновидностей кожных лейшманиозов, то же, что и в позапрошлом столетии – мази на основе пятивалентной сурьмы.
Распространение
Многие считают эти патогенезы чем-то экзотическим и давно неактуальным, например, как проказу или чуму. Но это вовсе не так. Лейшманиозы массово распространены в 88 странах обоих полушарий планеты.
То, что номинально, по данным статистического учета Всемирной организации здравоохранения, 72 страны из этого перечня относятся к так называемому «третьему миру», а 13 являются «беднейшими странами» – это новый термин, пришедший на смену формулировке «наименее развитые», не говорит ни о чем и не дает никакой безопасности для тех, кто проживает в «развитых» странах.
К примеру, лейшманиозы распространены по всей Африке и Индии. Соответственно, любой человек, отправляющийся в отпуск или же в командировку в эти регионы рискует заразится данными патогенезами.
Именно так эти болезни впервые появились в России и других республиках бывшего СССР. Их привозили из служебных командировок инженеры, сварщики, строители и прочие люди, отправляющие строить электростанции, мосты, дороги и иные объекты в Заир и иные африканские страны, впрочем, из Вьетнама тоже приезжали с лейшманиозами.
Говоря же о бедных государствах, не стоит ограничивать ими территорию распространения этих патогенезов. Например, несколько тысяч случаев данной патологии регистрируется ежегодно в такой весьма благополучной стране, как США. Конечно, подавляющее большинство из них приходится на Флориду и Гавайи.
Висцеральные лейшманиозы имеют меньшую территориальную распространенность. Им Всемирная организация здравоохранения отводит лишь 65 государств. Но. к сожалению, среди этих стран присутствуют популярные у наших соотечественников места отдыха.
Этиология
Все заболевания этой группы вызывают паразиты, которых переносят насекомые. Общее название возбудителей – лейшмании. Типичные переносчики паразитов – москиты, а именно их самки. Они же являются своего рода носителями, то есть, можно сказать, что самки москитов сами болеют лейшманиозом. Дело в том, что возбудитель заболевания не просто находится в организме насекомого, а вполне активно и полноценно паразитирует, даже откладывает яйца.
Укусом зараженной самки москита причины возникновения болезни у человека не ограничиваются. В качестве переносчика патогенезов этого типа могут выступать абсолютно любые кровососущие насекомые крупных размеров, к примеру, пресловутая муха Цеце, ставшая чем-то типа персонажа современного фольклора, или же цепни, жуки. Любое насекомое, имеющее тенденцию к высасыванию крови способно переносить лейшманий и, соответственно, заражать ими людей.
Кожные формы чаще всего вызываются паразитом Leishmania tropica, а висцеральные – Leishmania donovani.
В организме насекомого
Как это ни парадоксально, но у каждого переносчика патогенеза есть собственная «история болезни». Каким образом в организме насекомых оказываются паразиты, ученым определить на данный момент не удалось.
Долгие десятилетия было принято считать, что насекомое является исключительно переносчиком заразы. В конце прошлого столетия это убеждение стало не актуально, поскольку ученые выяснили, что в организме насекомого присутствует по меньшей мере три стадии инвазии:
- инкубационный период;
- размножение;
- рост и распространение паразитов.
Время инкубации в теле насекомого от 5 дней до недели. Растут и размножаются паразиты в пищеварительной системе зараженного насекомого. После чего «юные» личинки лейшмании в форме, называемой учеными «промастиготы», начинают активно перемещаться по организму и оказываются в верхнем отделе пищеварительной системы – в слюнных железах, в хоботке и иных зонах.
Таким образом, вместе со слюной насекомого в крови человека оказывается от 600 до 1000 промастигот. Размеры этой формы личинки настолько малы, что обнаружить их удалось только в конце прошлого столетия. До конца 90х годов технические возможности не позволяли ученым их выявить. Но и на сегодняшний день известно о жизненном цикле паразита в теле насекомого и о самих промастиготах не так уж и много.
В теле человека
Развитие патогенеза не похоже ни на одну глистную инвазию или же процесс течения паразитарных кожных заболеваний, таких, как лишай или чесотка. Инвазионная стадия при лейшманиозе отсутствует. Разумеется, заметные внешне признаки патогенеза возникают не мгновенно, но свою активность паразиты начинают в то же мгновение в которое попадают в человеческий организм.
Само понятие «жизненный цикл» — не имеет ничего общего с развитием гельминтоза или же клещевой инфекции. Весь процесс происходит внутри клеток человеческого организма. То есть фактически лейшмании паразитируют в клетке и именно клетка является их носителем и донором.
В организме человека, заразившегося каким-либо видом лейшманий, происходит следующее:
- К месту выброса паразитов прибывают клетки-нейтрофилы, это разновидность лейкоцитов, своеобразные «чистильщики», авангард защитных сил организма.
- Нейтрофилы окружают и захватывают промастигот, которые ничуть не сопротивляются этому процессу.
- Внутри клетки нейтрофила, промастиготы «консервируются», то есть они не проявляют никакой активности.
- В организме начинается процесс апоптоза, то есть уничтожения защитных клеток, заполненных патогенными микроорганизмами.
- В результате этого процесса заполненных паразитами нейтрофил поглощают клетки-макрофаги.
Именно клетки-макрофаги и являются окончательными носителями лейшманий, в которых они паразитируют.
Различия между формами паразита заключается не только в изменении его возможностей, но и во внешнем виде:
- Промастиготы характеризуются вытянутой продолговатой формой и наличием длинного жгута на одном конце.
- Амастиготы имеют овальную форму, близкую к круглой, и торчащий короткий «хвост».
Промастиготы нуждаются в защите оболочкой клетки-носителя, амастиготы не испытывают таких проблем и выживают в кислой агрессивной среде организма. Именно форма амастигот поражает и истощает клетки организма носителя. И именно эта форма паразита размножается внутри тела человека, причем занимаются размножением паразиты словно по расписанию – каждые 24 часа.
При кожном типе болезни поражаются только местные кожные и близкие к эпителию клетки:
- Макрофаги.
- Лимфоидные.
- Плазматические.
При висцеральном типе заболевания очаги инфекции располагаются глубже и имеют больший ареал, паразиты захватывают ткани всех органов, имеющих значение для нормального функционирования ретикуло-эндотелиальной системы.
Симптомы
Разные виды заболеваний имеют различные признаки, но есть и общая симптоматика, характерная для большинства известных лейшманиозов.
Кожный
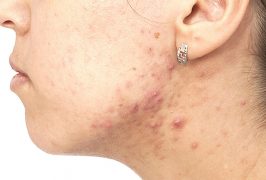
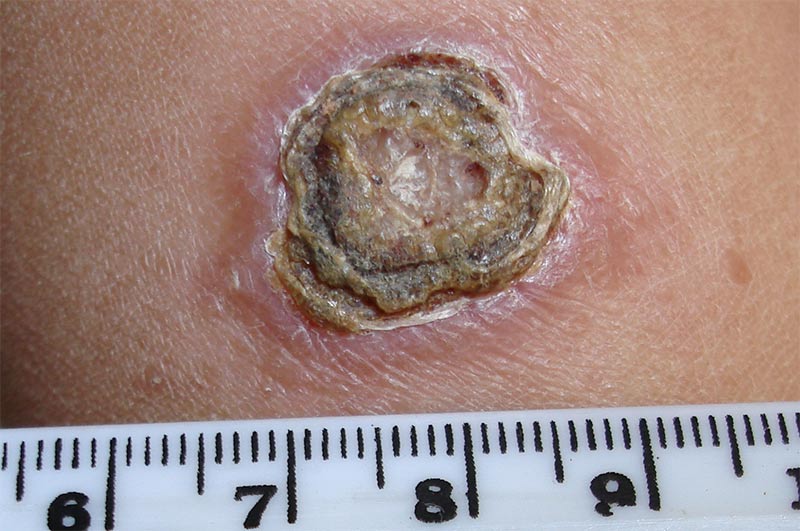
При локализации очага болезни в слоях кожи, ее признаки одинаковы для любой разновидности патогенеза, будь то суданский лейшманиоз или же бразильский, клиническое развитие идет одинаково.
Дерматотропный патогенез развивается следующим образом:
- Место укуса москита не заживает.
- Отверстие, сделанное хоботком насекомого, расширяется, размеры расширения «дыры» в коже зависят от типа патологии.
- Внутри раны появляется гной.
- Рана превращается в образование, схожее с большим по диаметру свищом или же трофической язвой.
- Краснота четко ограничена краями отверстия.
- Болей или температуры у человека не наблюдается, так же, как и зуда.
Именно отсутствие зуда после укуса насекомым является поводом для того, чтобы как можно скорее обратиться к паразитологам и сдать необходимые анализы.
Висцеральный
Висцеральный, или как его еще называют, кожно-слизистый, лейшманиоз протекает совершенно по-другому, если рассматривать патогенез не со стороны деятельности паразита, а со стороны испытываемых больным человеком ощущений.
Заразившийся человек испытывает:
- Лихорадочное состояние, меняющееся чувством сильного холода.
- Потливость.
- Самопроизвольные судорожные подергивания, как правило, это нервный лицевой тик.
- Боли внутри тела, но не выраженные, то есть общее чувство тяжести и того, что «что-то там болит», как описывают сами больные.
- Спазмы и общее затруднение дыхания.
- Увеличение лимфатических узлов и их сильное уплотнение.
- Деформацию внешних контуров, как правило, лица.
Болезнь этого типа не протекает бессимптомно с самого начала, то есть с момента заражения. Но признаки ее развиваются постепенно и становятся очевидны спустя какое-то время. Как правило, с момента укуса насекомым до возникновения деформации на лице и отеков в лимфатических узлах проходит около полугода.
У детей, в отличие от взрослых, болезнь прогрессирует очень быстро. С момента инфицирования до потери четкости контуров лица в среднем проходит от месяца до двух. Чем младше ребенок, тем быстрее протекает патогенез.
Основные осложнения этого типа лейшманиозов одновременно являются и его характеризующими, определяющими симптомами, не заметными больному, но выявляемыми врачами при диагностических процедурах. При этом не требуется специальное оборудование, заметить признаки болезни в состоянии любой сельский врач при обыкновенной пальпации и визуальном осмотре.
К таким признакам относятся:
- Изменение, деформация хрящевидных структур.
- Обезображивание, «стекание» контуров лица, особенно носа и щек, нередко «стекают» и уши.
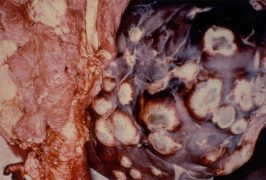
- Увеличение и высокая плотность печени и селезенки, при пальпации органы ощущаются так, будто высечены из камня.
- Отек лимфатических узлов с сопутствующим их выпиранием наружу, при нажатии отекший узел пружинит, как надутый резиновый мяч.
Также характерны для данного патогенеза и затруднения в речи, жевании, глотании. Горло, губы, десны больного тоже деформируются.
Классификация
В начале прошлого столетия и конце позапрошлого данные болезни делили на:
- Патогенезы сельского типа.
- Заболевания городского типа.
В современной паразитологии принято иное разделение лейшманиозов. В зависимости от предполагаемого первоисточника инфекции, патологии разделяют на:
- Антропонозные, при которых предположительным источником лейшманиоза для переносчиков является больной им человек, то есть паразитологи предполагают своеобразный круговорот паразитарной инфекции.
- Зоонозные, при которых насекомые заражаются от больных животных, при этом, хотя механизм передачи остается прежним, человеку патогенез не передается.
Ответить на вопрос, по какой причине люди не заболевают теми разновидностями лейшманиозов, от которых страдают животные, наука на данный момент не в силах. Ученым известно лишь то, что инфекции вызваны разными видами паразитов-лейшманий. И при укусе человека переносчиком паразитов, поражающих животных, защитные клетки людского организма справляются с лейшманиями, то есть уничтожают их.
Диагностика
Помимо визуально заметных проявлений недуга, его диагностируют и с помощью определенных медицинских процедур.
Лабораторная диагностика включает в себя:
- Анализ крови, как общий, так и специальный, с контрастным наполнителем, позволяющий обнаружить в кровяных тельцах присутствие паразита.
- Бактериологическое исследование взятых из кожных язв биологических образцов.
- Микроскопические исследования образцов ткани с пораженных участков с использованием контрастного окрашивания.
В отдельных случаях, когда заболевание протекает в смешанной форме или же помимо лейшманий в организме присутствуют иные паразиты, усложняющие общую клиническую картину, проводится гистология образцов пораженных тканей. Для чего, разумеется, предварительно осуществляется биопсия.
Лечение
Традиционные средства борьбы с лейшманиозами, это:
- Липосомальный амфотерицин типа «B» – для висцеральных форм.
- «Милтефозин» – для всех форм болезни, применяется, как правило, при смешанных патогенезах.
- Мази и другие медикаменты на основе пятивалентной сурьмы – для терапии кожных форм.
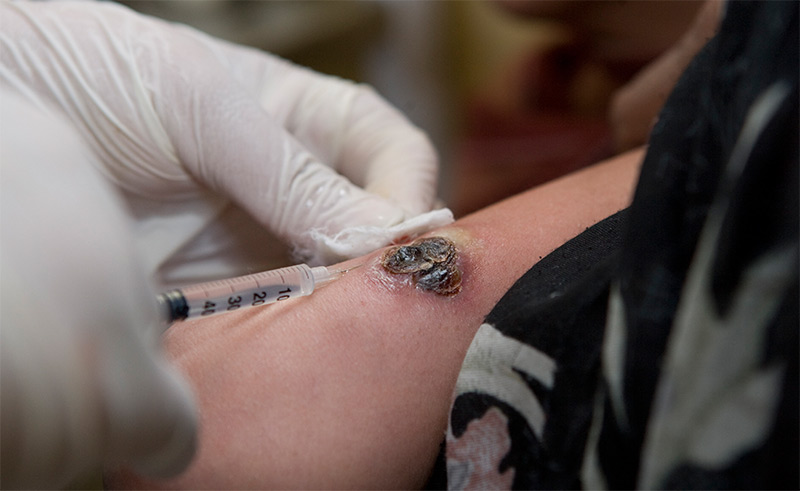
Клинические рекомендации нередко допускают в курсе лечения лейшманиозов и такие препараты:
- «Пентостам» – лекарство представляет собой смесь пятивалентной сурьмы с стибоглюконатом натрия.
- «Глюкантим» – препарат действует за счет пентакарината, являющегося ядом для большинства форм простейших паразитов.
Курс лечения обязательно дополняется приемом гепапротекторов, необходимых для восстановления и поддержки печени.
Видео: лейшманиоз.
Профилактика
Профилактика лейшманиоза – дело непростое. К сожалению, использование противомоскитных средств – спреев, гелей и прочих разновидностей, предлагаемых в каждой аптеке, от зараженного насекомого не защитит.
Обусловлено это особенностями жизнедеятельности паразита в организме насекомого. Когда лейшмании выбрасывают токсичные склеивающие вещества, то они полностью парализуют верхние отделы организма москита или иного насекомого. В результате этого, зараженной самке москита нужно моментально срыгнуть, чтобы не «задохнуться». То есть насекомое не способно воспринимать отпугивающие репелленты, оно их попросту не замечает.
Альтернативой являются ультразвуковые отпугиватели насекомых. Это самое эффективное на текущий отрезок времени средство защиты от москитов и прочих кровососущих. Однако пользоваться такими вещами могут далеко не все. Ультразвуковой отпугиватель нередко становится причиной жутких мигреней и иных подобных расстройств у чувствительных людей.
Отъезжающим в тропические, экваториальные и субтропические страны, в которых нередки вспышки заболеваемости лейшманиозами, часто делаются прививки от этих болезней. Это нужный и неплохой способ защититься от развития патогенеза, однако стопроцентной гарантии он тоже не дает.
Поэтому вернувшись из отпуска или же просто поездки в регион, в котором присутствует вероятность заражения лейшманиозом, следует сразу же обратиться к паразитологам и сдать соответствующие анализы. В том случае, если паразиты попали в организм, при ранней диагностике лечение пройдет быстро, а сама патология не вызовет осложнений.